Хронический остеохондроз имптомы
Вопросам дифференциальной диагностики стенокардии посвящен целый ряд обстоятельных работ (Воробьев А.И. и др., 1980; Аллилуев И.Г. и др., 1985; Гасилин B.C., Сидоренко Б.А., 1987). И это вполне оправдано, поскольку диагноз стенокардии и выяснение степени ее тяжести (функционального класса) главным образом основывается на данных тщательно собранного анамнеза и детальном анализе жалоб больного. Результаты инструментального исследования не играют здесь ключевой роли, они лишь помогают утвердиться в диагнозе «стенокардия» или усомниться в его реальности. Напротив, при других клинических формах ИБС (острый ИМ, постинфарктный кардиосклероз, нарушения сердечного ритма) инструментальные методы исследования являются основными и результаты, полученные при их применении, фактически определяют диагноз. Поэтому дифференциальная диагностика как метод, основанный на установлении различий в проявлениях данной болезни с проявлениями других заболеваний, при которых возможна сходная клиническая картина болезни и основанная лишь на данных анамнеза, сохранила свое значение практически лишь при стенокардии. При этом важно отметить, что ошибки в диагностике стенокардии (в основном в сторону гипердиагностики) в условиях поликлиники достигают, по нашим данным, от 33 до 60 %.
Стенокардия в своей классической клинической форме может наблюдаться, как уже упоминалось, при поражении коронарных артерий различного генеза (узелковый периартериит, сифилис, сепсис и др.) или при тяжелых нарушениях гемодинамики, обусловленных поражением аортального клапана. Такие случаи в практике врача крайне редки и его задача в этой ситуации – правильно распознать причину стенокардии.
Значительно чаще врачу приходится дифференцировать типичный для стенокардии болевой синдром от атипичных болей в области сердца (кардиалгия). При этом в диагностике стенокардии следует опираться на 3 основных признака, характерных для грудной жабы: четкая связь с физической нагрузкой, длительность приступа обычно в пределах 3–10 мин, быстрый и окончательный эффект от нитроглицерина. В тех случаях, когда будет установлено, что боль в области сердца не связана с поражением коронарных артерий, принимается решение о поиске истинной причины кардиалгии.
Боль в груди может возникать при различных заболеваниях сердечно-сосудистой системы: миокардитах, перикардитах, пороках сердца, пролапсе митрального клапана, гипертрофической кардиомиопатии, расслаивающей аневризме аорты и др. Стенокардию необходимо дифференцировать также с различными несердечными заболеваниями и, прежде всего, с поражением мышц, ребер и нервов (опоясывающий лишай, шейно-грудной радикулит, миозиты, травматические повреждения грудной клетки и др.).
Причиной болевых ощущений в области сердца могут быть также заболевания легких и плевры, в частности, тромбоэмболия ветвей легочной артерии, пневмоторакс, плеврит, первичная легочная гипертензия и др. Иногда дифференциальной диагностики со стенокардией требует патология желудочно-кишечного тракта и, в первую очередь, пищевода (эзофагит, кардиоспазм, дивертикулы, опухоли). Довольно часто кардиалгия появляется при грыже пищеводного отверстия диафрагмы. Из других заболеваний органов пищеварения, с которыми иногда приходится дифференцировать стенокардию, должны быть названы язвенная болезнь желудка, холецистит и панкреатит.
Следует отметить, что дифференциальная диагностика во всех упомянутых случаях обычно не вызывает у врача особых затруднений.
Нет сомнений, что значительно большего внимания в плане дифференциальной диагностики требует шейный, реже грудной остеохондроз с вторичным радикулитом. Эта патология часто встречается в практике и проявляется нередко длительной, иногда сжимающей, давящей болью в левой половине грудной клетки. Особенностью этой боли является ее усиление при определенных движениях (например, резкое отведение левой руки назад) или положениях (лежа на спине, при длительном сидении, особенно в сгорбленном положении). При пальпации выявляются болевые точки вдоль околопозвоночной линии. Боли исчезают после приема анальгетиков и физиотерапевтических процедур. На ЭКГ может регистрироваться снижение зубца Т в ряде отведений. Патогенез указанного болевого синдрома достаточно сложен и в его формировании принимает участие, вызванное остеохондрозом раздражение сегментарных отделов как соматической, так и вегетативной нервной системы (Вейн A.M., 1998). В дифференциальной диагностике определенное значение имеют результаты рентгенографии позвоночника. Правда, следует предупредить о возможности слишком поспешного стремления связать практически любую кардиалгию с остеохондрозом. После 50 лет при рентгенографии позвоночника признаки остеохондроза выявляются у абсолютного большинства людей и они должны рассматриваться как проявления возрастных изменений. Только наличие характерных для радикулопатии болей в области сердца и отчетливых рентгенологических признаков, позволяет надежно связать появление кардиалгии с остехондрозом шейного или грудного отдела позвоночника.
Наиболее часто врачу приходится дифференцировать стенокардию с нейроциркуляторной дистонией (соматоформная дисфункция вегетативной нервной системы – МКБ-10; F 45). Это связано с тем, что болевые ощущения при указанном заболевании иногда весьма напоминают стенокардию и порой вызывают у врача значительные затруднения в установлении правильного диагноза.
Нам представляется, что когда врачу требуется провести дифференциальную диагностику стенокардии и нейроциркуляторной дистонии, необходимо иметь в виду два аспекта. Первый состоит в том, что следует отделить больных стенокардией от тех, у которых сердечно-болевой синдром полностью обусловлен психовегетативными нарушениями и ИБС у них фактически нет. Второй аспект более сложен. Как свидетельствуют специально проведенные исследования (Виноградов В.Ф., 1991), у половины больных стенокардией имеется сочетание типичных ангинозных приступов и кардиалгии, обусловленной наличием нейроциркуляторной дистонии. Именно наличие у больного такого сочетания нередко уводит врача от диагностики ИБС. Четкое разграничение в этом случае стенокардии и кардиалгии, определение степени их клинических проявлений имеет для врача первостепенное значение, поскольку позволяет более индивидуализированно и целенаправленно проводить реабилитационные мероприятия, более точно оценить прогноз.
Наибольшее значение в дифференциальной диагностике стенокардии и кардиалгии, обусловленной нейроциркуляторной дистонией имеют тщательный опрос больного и данные физикального обследования. При кардиалгии больные жалуются на ноющие, колющие и давящие боли в области сердца, нередко иррадиирующие в левую лопатку и плечо. Боли продолжаются от нескольких минут до 3–4 ч. Иногда боли длятся 2–3 дня, периодически ослабевая и вновь усиливаясь. Боли не связаны с физической нагрузкой и не купируются нитроглицерином, лучший эффект дают седативные средства. У больных обычно всегда выявляются невротические расстройства различной степени выраженности. Они жалуются на повышенную раздражительность, общую слабость, сердцебиение, сниженную работоспособность и нередко на «одышку», которая при дальнейшем обследовании квалифицируется как чувство неудовлетворенности вдохом. Практически всегда у таких больных имеется плохой сон, что проявляется поздним засыпанием, ранним пробуждением или тревожным неглубоким сном ночью. Кстати, ориентируясь на выраженность расстройств сна, врач может получить достаточно четкое представление о степени имеющихся у больного невротических расстройств.
У некоторых больных, особенно с интенсивной кардиалгией, могут возникнуть приступы внезапного усиления болей, сопровождающихся ознобом, похолоданием конечностей, чувством нехватки воздуха, сухостью во рту, паническим страхом, учащением ЧСС, повышением АД и заканчивающиеся полиурией. Нередко во время такого приступа вызывается врач скорой помощи, который без труда диагностирует симпато-адреналовый криз. Однако менее известны так называемые абортивные кризы, которые могут наблюдаться у больных нейроциркуляторной дистонией. Их длительность колеблется от 2 до 10 мин и они проявляются сердцебиением, «одышкой» и чувством слабости в ногах. Такие абортивные вегетативные кризы обычно трактуются больным, а иногда и врачом, как проявление «сердечной слабости».
При объективном обследовании у этих больных довольно отчетливо выявляются симптомы, характерные для нейроциркуляторной дистонии: разлитой стойкий красный дермографизм, холодные влажные конечности, лабильность ЧСС и АД. Определяются также признаки раздражения сегментарных отделов вегетативной нервной системы на левой половине грудной клетки: выраженная болезненность при пальпации над- и подключичных ямок, межреберий, большой грудной и трапецевидной мышц; надавливание на паравертебральные точки на уровне лопатки вызывает резкую боль. Болезненной оказывается также кожа, особенно неприятные ощущения вызывает разминание кожной складки в левой части межлопаточного пространства. Болезненность мягких тканей и вегетативных точек уменьшается в период улучшения самочувствия и усиливается при обострении сердечно-болевого синдрома. Характерно, что чем сильнее кардиалгия, чем шире иррадиация болей, тем более распространенными становятся зоны, где определяется болезненность мягких тканей и вегетативных точек. По этому признаку можно надежно ориентироваться в интенсивности сердечно-болевого синдрома невротического генеза как при нейроциркуляторной дистонии, так и при сочетании ее с ИБС.
В основе болезненности мягких тканей и вегетативных точек в предсердечной области лежит феномен реперкуссии с раздражением периферических вегетативных образований, иннервирующих мышцы, надкостницу, фасции, подкожножировую клетчатку. Закономерное вовлечение в процесс надсегментарных отделов вегетативной нервной системы с появлением психоэмоциональных расстройств преимущественно ипохондрического и депрессивного круга заканчивает формирование нейроциркуляторной дистонии кардиального типа (соматоформной дисфункции вегетативной нервной системы согласно новой номенклатуре).
Лечение таких больных антиангинальными препаратами бесперспективно и не желательно, поскольку убеждает их в наличии у них серьезного заболевания сердца. Исключение в этом плане составляют лишь b-адреноблокаторы, длительное назначение которых постепенно приводит к смягчению клинических проявлений кардиалгии и психоэмоциональных расстройств. Лучший эффект следует ожидать от рациональной психотерапии, аутогенной тренировки, гипноза, иглорефлексотерапии, массажа, дыхательной гимнастики, лечебной физкультуры, курортного лечения. Вспомогательную роль играют малые транквилизаторы (седуксен, диазепам и др.). Более значительного успеха в лечении следует ожидать от назначения антидепрессантов (амитриптилин, пиразидол, азафен и др.) Наилучшие результаты достигаются в тех случаях, когда лечение больного совместно ведут кардиолог и психотерапевт.
Таким образом, классические приемы дифференциальной диагностики в распознавании стенокардии не утратипи своего значения и они должны использоваться врачом в своей повседневной практике. Однако в настоящее время все большее значение придается инструментальным методам исследования, которые фактически подтверждают или отвергают наличие у больного атеросклероза коронарных артерий и верифицируют тяжесть стенокардии.

Дифференциальная диагностика стенокардии




Похожие статьи:
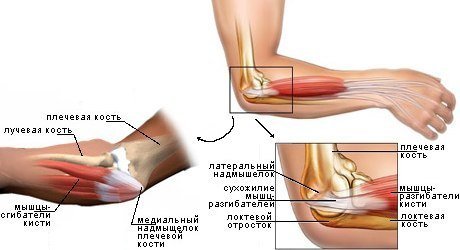 С чего начинают лечить шейный остеохондроз
Автор не ошибется, если скажет, что остеохондроз позвоночника и связанная с ним боль – одни из самых верных спутников человеческой жизни. Один человек заметил по этому поводу следующее: человечество можно разделить на три большие группы касательно их причастности к болям в спине, вызванных остеохондрозом. Первая – это те, у которых уже болело. Вторая –....
С чего начинают лечить шейный остеохондроз
Автор не ошибется, если скажет, что остеохондроз позвоночника и связанная с ним боль – одни из самых верных спутников человеческой жизни. Один человек заметил по этому поводу следующее: человечество можно разделить на три большие группы касательно их причастности к болям в спине, вызванных остеохондрозом. Первая – это те, у которых уже болело. Вторая –....
 Как лечить остеохондроз и счем
Онемение пальцев правой руки чаще всего происходит при нарушении кровоснабжения кистей и проблемах с позвоночником. Этот симптом входит также в клиническую картину многих заболеваний, которые способны приводить к очень серьезным последствиям, таким как ампутация конечности или смерть. Лечение при онемении пальцев правой руки назначается по результатам диагностики. Совокупность вызывающих гипестезию факторов можно условно разделить....
Как лечить остеохондроз и счем
Онемение пальцев правой руки чаще всего происходит при нарушении кровоснабжения кистей и проблемах с позвоночником. Этот симптом входит также в клиническую картину многих заболеваний, которые способны приводить к очень серьезным последствиям, таким как ампутация конечности или смерть. Лечение при онемении пальцев правой руки назначается по результатам диагностики. Совокупность вызывающих гипестезию факторов можно условно разделить....
 Остеохондроз цервикальная миелопатия
Грудной отдел позвоночника вместе с сочлененными ребрами выполняет функцию каркаса, защищающего жизненно важные органы от воздействия внешней среды. В силу особого строения, грудные позвонки малоподвижны, поэтому выраженная деградация межпозвоночных дисков и их разрыв наблюдается редко, а, следовательно, сильные боли при движении и нагрузке в грудном отделе спины, в отличие от шейного и поясничного отдела....
Остеохондроз цервикальная миелопатия
Грудной отдел позвоночника вместе с сочлененными ребрами выполняет функцию каркаса, защищающего жизненно важные органы от воздействия внешней среды. В силу особого строения, грудные позвонки малоподвижны, поэтому выраженная деградация межпозвоночных дисков и их разрыв наблюдается редко, а, следовательно, сильные боли при движении и нагрузке в грудном отделе спины, в отличие от шейного и поясничного отдела....
 Остеохондроз доктор ру какие лекарства пить
Заболевания позвоночника Спондилолистез — это состояние, при котором отмечается дефект части позвонка, причиной которого является соскальзывание одного позвонка с другого. Спондилолистез нельзя путать со спондилолизисом, наиболее частой причиной ишемического спондилолистеза, при котором тело одного позвонка соскальзывает с другого. Стоит отметить, что истмической спондилолистез является наиболее частой причиной болей в спине у детей. Однако у....
Остеохондроз доктор ру какие лекарства пить
Заболевания позвоночника Спондилолистез — это состояние, при котором отмечается дефект части позвонка, причиной которого является соскальзывание одного позвонка с другого. Спондилолистез нельзя путать со спондилолизисом, наиболее частой причиной ишемического спондилолистеза, при котором тело одного позвонка соскальзывает с другого. Стоит отметить, что истмической спондилолистез является наиболее частой причиной болей в спине у детей. Однако у....
 Устранить боль остеохондроз
Занимаясь в тренажёрном зале можно не только сбросить вес или набрать необходимую мышечную массу, но и улучшить состояние мышц и связок позвоночника. Развитая мускулатура спины снимает излишнюю нагрузку с позвоночника, замедляя процесс старения этого органа, а активное кровообращение, которое возникает во время тренировки, способствует восстановлению межпозвоночных дисков. Правила проведения тренировки для оздоровления позвоночника 1....
Устранить боль остеохондроз
Занимаясь в тренажёрном зале можно не только сбросить вес или набрать необходимую мышечную массу, но и улучшить состояние мышц и связок позвоночника. Развитая мускулатура спины снимает излишнюю нагрузку с позвоночника, замедляя процесс старения этого органа, а активное кровообращение, которое возникает во время тренировки, способствует восстановлению межпозвоночных дисков. Правила проведения тренировки для оздоровления позвоночника 1....
-
Комментариев еще нет. Будьте первым, кто оставит комментарий к этой статье!
Добавить комментарий