Распространенный остеохондроз сколько дней дают больничные
Медико-социальная экспертиза при остеохондрозе позвоночника с неврологическими осложнениями.
Определение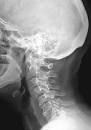
Неврологические проявления остеохондроза позвоночника — группа клинических синдромов, патогенетически обусловленных рефлекторными, компрессионными, миоадаптивными факторами и проявляющихся чувствительными, двигательными, вегетативнотрофическими, сосудистыми нарушениями, болевым синдромом.
Эпидемиология
Спондилогенные поражения нервной системы — самые распространенные хронические заболевания человека. Неврологические проявления поясничного остеохондроза составляют 60— 70 % среди всех заболеваний ПНС и являются причиной 70 % случаев временной утраты трудоспособности. Первичное обращение в поликлинику по поводу шейных синдромов остеохондроза — около 12% по отношению ко всем неврологическим больным.
Поражения пояснично-крестцового отдела позвоночника диагностируются у 50% рабочих крупных промышленных предприятий, причем свыше ВО % ежегодных трудопотерь приходится на лиц, ранее уже перенесших обострения поясничной боли с временной утратой трудоспособности.
Неврологические осложнения остеохондроза занимают 2—3-е место среди причин всей инвалидности вследствие заболеваний нервной системы (около 17%), причем ведущей является дискогенная пояснично-крестцовая радикулопатия. Ограниченно трудоспособны около 45% больных задним шейным симпатическим синдромом (Гиткина Л. С. и др., 1988). Выраженные клинические проявления, наиболее частая и длительная инвалидность наблюдаются в период активной трудовой деятельности (в возрасте 25— 55 лет), чаще у мужчин, лиц физического труда. Экономические потери в связи с вертеброгенными заболеваниями очень велики во всех странах.
Этиология и патогенез
Согласно современным представлениям, остеохондроз полифакториальное заболевание с генетической предрасположенностью и несомненным значением ряда дополнительных факторов: перегрузка нижнепоясничных и нижнешейных отделов позвоночника особенно вследствие избыточной статико-динамической нагрузки, имеют значение аутоиммунные, эндокринные, дисметаболические и иные причины. Вместе с тем остеохондроз — проблема преждевременного старения дисков (Попелянский Я. Ю., 1989). Среди неблагоприятных средовых факторов особенно велика роль физического перенапряжения, вибрации, постоянных движений большой амплитуды и частоты. Раннему развитию остеохондроза способствуют врожденная узость позвоночного канала, аномалии позвоночника (переходные пояснично-крестцовые позвонки, люмбализация или сакрализация, расщепление дуг и др.).
Клинически значимые морфологические дегенеративно-дистрофические процессы: остеохондроз и спондилоартроз. Важный период — смещение частей измененного диска кнаружи, его про- трузия, воздействие на богато иннервированное фиброзное кольцо диска и заднюю продольную связку. Патогенетически значимо: образование остеофитов, псевдоспондилолистез, оссификация задней продольной связки. Не имеют клинического значения сопутствующий спондилез, грыжа Шморля, хотя их следует рассматривать как составные части единого процесса.
Стадии развития остеохондроза: 1) относительное снижение высоты диска, гипермобильность; 2) существенное снижение высоты диска, субхондральный склероз, краевые разрастания, нестабильность в сегменте; 3) соприкосновение тел позвонков, нарастание склероза, псевдоспондилолистез, фиброзный блок. При этом нужно учитывать несоответствие между рентгенологически выявленными изменениями позвоночника, в частности грыж дисков, характером и выраженностью клинических проявлений заболевания.
Патогенез компрессии в области межпозвонкового отверстия: сужение остеофитами при спондилоартрозе, боковой грыжей диска с компрессией корешка, нарушение крово- и лимфообращения с венозным застоем, отеком.
Патогенез поражения вертебральной артерии: чаще всего сдавление экзастозами при унковертебральном артрозе и суставным отростком при разгибательном подвывихе позвонка, стеноз, а чаще ангиоспазм артерии вследствие раздражения ее симпатического сплетения.
Основные патогенетические варианты вертеброгенных синдромов:
1. Рефлекторные — вследствие воздействия на рецепторы, иннервирующие пораженные отделы позвоночного сегмента: мышечно-тонические, вазомоторные, нейродистрофические нарушения.
2. Компрессионные, обусловленные воздействием патологических структур (грыжа, остеофит и др.) на корешок, сосуд, спинной мозг, в частности позвоночную артерию, с соответствующими нарушениями.
Факторы риска возникновения, прогрессирования
1. Наследственная предрасположенность к остеохондрозу.
2. Врожденные аномалии развития позвоночника.
3. Возраст 25—50 лет.
4. Труд в профессиях, связанных с физическим напряжением (переноска, перемещение тяжестей), вынужденным положением головы и туловища, резкими движениями рук, в условиях вибрации, воздействия неблагоприятных метеорологических (охлаждение, смена температур) и токсических факторов и др.
5. Травма позвоночника.
6. Общие инфекции, интоксикации.
Классификация вертеброгенных поражений
(I раздел классификации заболеваний ПНС)
1. Шейный уровень:
1.1. Рефлекторные синдромы:
1.1.1. Цервикалгия;
1.1.2. Цервикокраниалгия (задний шейный симпатический синдром и др.);
1.1.3. Цервикобрахиалгия (мышечно-тонические, вегетативно-сосудистые, нейродистрофические проявления);
1.2. Корешковые синдромы:
1.2.1. Дискогенное (вертеброгенное) поражение («радикулит») корешков (указать каких);
1.3. Корешково-сосудистые синдромы (радикулоишемия).
2. Грудной уровень:
2.1. Рефлекторные синдромы:
2.1.1. Торакалгия (мышечно-тонические, вегетативновисцеральные, нейродистрофические проявления);
2.2. Корешковые синдромы:
2.2.1. Дискогенное (вертеброгенное) поражение («радикулит») корешков (указать каких).
3. Пояснично-крестцовый уровень:
3.1. Рефлекторные синдромы:
3.1.1. Люмбаго;
3.1.2. Люмбалгия;
3.1.3. Люмбоишиалгия с мышечно-тоническими, вегетативно-сосудистыми, нейродистрофическими проявлениями;
3.2. Корешковые синдромы:
3.2.1. Дискогенное (вертеброгенное) поражение («радикулит») корешков (указать каких);
3.3. Корешково-сосудистые синдромы (радикулоишемия).
Приведенная классификация нуждается в определенных уточнениях, так как недостаточно учитывает возможность сосудистых осложнений остеохондроза шейной и пояснично-крестцовой локализации — помимо радикулоишемии закономерно встречаются радикуломиелоишемия, миелоишемия. Не вошли в нее и поражения спинного мозга, вызванные его компрессией пролабирован- ным диском. Кроме того, в настоящее время дискогенное поражение корешка при остеохондрозе обоснованно обозначается как ради- кулопатия.
Клиника и критерии диагностики
I. Общие клинические критерии.
1. Анамнез: факторы риска, в том числе профессиональные; типичное развитие заболевания или обострения; предшествующие эпизоды (рефлекторные, компрессионные), их характер, частота.
2. Особенности неврологической симптоматики, обусловленные локализацией, патогенетическим вариантом вертеброгенного синдрома.
3. Основные клинические проявления:
1) позные миоадаптивные синдромы:
а) изменение конфигурации позвоночника — сколиоз, гиперлордоз, кифоз (выраженность);
б) нарушение динамики — ограничение движений (степень);
в) напряжение мышц — слабо выраженное; выраженное — плотная мышца; резко выраженное — мышцу не удается деформировать, дефанс сохраняется в положении лежа;
г) дистрофические изменения мышц — похудание, гипотония, дряблость, болезненные узелки в зоне нейроостеофиброза;
2) болевой синдром. Необходимы его объективизация и уточнение степени выраженности:
а) объективизация: общий вид, походка, поведение больного; симптомы натяжения (Ласега, Нери, Боннэ, Спурлинга, Вассермана и др.) с контролем — вторая фаза симптома Ласега, симптом посадки и др.; алгические точки, напряжение паравертебральных мышц, ограничение подвижности позвоночника; данные ЭМГ (урежение частоты и снижение амплитуды потенциалов при максимальном напряжении, появление фасцикуляций при болевой пробе в случае выраженного и умеренного болевого синдрома);
б) ориентировочное суждение о выраженности болевого синдрома:
— при поясничном остеохондрозе: легкий — боль возникает при вставании с постели, движениях в положении стоя; умеренный — боль при попытке совершить движение в постели, но отсутствует в покое; выраженный — боль в покое, усиливается при малейшем движении.
— при шейном и грудном остеохондрозе: легкий — непостоянная ноющая боль, возникающая при значительной и продолжительной физической нагрузке на мышцы плечевого пояса и шеи; умеренный — постоянная ноющая, сверлящая в области плечевого пояса, спины, усиливающаяся при форсированных движениях головой, вынужденном ее положении, активные движения умеренно ограничены; выраженный — постоянная резкая боль в области шеи, затылка, грудном отделе позвоночника, усиливающаяся при минимальных движениях, анталгические позы;
в) при длительном течении заболевания связь нарушений статико-динамической функции позвоночника с болевым синдромом уменьшается;
3) нарушения чувствительности (при корешковом синдроме чаще монодерматомные — гипестезия, гиперестезия в зоне иннервации корешка), при рефлекторных — по склеротомам, сочетающиеся с поверхностными и глубинными болями, парестезиями;
4) вялые парезы мышц в случае радикулоишемии: чаще «парализующий ишиас» (парез стопы); снижение или отсутствие рефлексов (в зависимости от пораженного корешка), нередко остается после регресса болевого синдрома, объективных нарушений чувствительности и не определяет состояние двигательных функций;
5) вегетативно-сосудистые нарушения облигатны как для рефлекторных, так и корешковых синдромов остеохондроза. При последних возможна не только артериальная, но и венозная недостаточность корешка или спинного мозга. Типичны кожная гипотермия, легкий цианоз, возможно ослабление или отсутствие пульсации тыльной артерии стопы.
II. Особенности клинической картины, обусловленные локализацией и патогенетическим вариантом синдрома остеохондроза.
1. На шейном уровне:
1.1. Рефлекторные синдромы:
— цервикалгия, цервикобрахиалгия. Типичны болевые мышечно-тонические синдромы, часто первые проявления шейного остеохондроза. Клиническая картина представлена жгучими, распирающими болями в глубоких и поверхностных отделах шеи, при брахиалгии иррадиирующими в плечевой пояс, верхние конечности. Боли усиливаются при поворотах головы, кашле, чихании, обычно возникают по утрам после сна, провоцируются переохлаждениями и физической нагрузкой, а также резкими движениями в шейном отделе позвоночника. Мышечно-тонический компонент проявляется ограничением подвижности шеи, дефан- сом поверхностных и глубоких мышц шеи. Заболевание протекает хронически или подостро. Вместе с тем могут наблюдаться и острые прострелы («цервикаго»);
— синдром нижней косой мышц головы с постоянными ломящими болями в шейно-затылочной области, связанными с длительной нагрузкой на мышцы шеи, усиливающимися при повороте головы в здоровую сторону;
— синдром передней лестничной и малой грудной мышц (описаны в группе туннельных невропатий);
— плечелопаточный периартроз (периомартроз). Развивается вследствие дистрофических изменений в капсуле сустава, напряжения в мышцах, приводящих плечо. Помимо остеохондроза встречается у больных, недавно перенесших инфаркт миокарда. Определяется болезненность в точке клювовидного отростка лопатки, при ротации и отведении руки. Характерна атрофия пери- артикулярных мышц, повышение рефлексов вследствие реперкуссии. Периомартроз отличается длительным (2—3 месяца), иногда прогрессирующим течением;
— синдром плечо-кисть (Стейнброкера) характеризуется картиной плечелопаточного периартроза в сочетании с вегетативнотрофическими изменениями в области кисти и лучезапястного сустава. Его возникновению способствуют травма руки, гемиплегия после инсульта, инфаркт миокарда. Клинически боли в суставах и мышцах, отечность и цианоз кисти, атрофия кожи и подкожной клетчатки, остеопороз костей. После стихания болей (через 5—6 мес.) нередко сохраняется тугоподвижность пальцев, кисти. Является одним из проявлений синдрома рефлекторной симпатической дистрофии;
— задний шейный симпатический синдром Барре-Лью (цервикокраниалгия). Обычно составляет единое целое с синдромом позвоночной артерии. Обусловлен раздражением ее симпатического сплетения. Клиническая картина складывается из жгучих, распирающих болей в затылочной области с иррадиацией по всей половине головы, в область глазницы и надбровную область (так называемая «шейная мигрень»). Боль приступообразная, провоцируется резкими поворотами головы в стороны. В 90% случаев сопровождается кохлео-вестибулярными, а в 25% зрительными расстройствами, почти всегда невротическими симптомами. Возможна вертебрально-базилярная недостаточность. Болевые точки: задняя (Попелянского) — кнутри от вершины сосцевидного отростка, передняя (Иванова) — по внутреннему краю грудиноключичнососковой мышцы в средней трети шеи;
1.2. Корешковые синдромы. Обычно обусловлены компрессией корешка в межпозвоночном отверстии. Встречаются значительно реже рефлекторных. Развернутой клинической картине чаще всего предшествует цервикалгия. Боли, парестезии локализуются в соответствующем дерматоме, обостряются при активных движениях. Диагностическое значение имеют симптомы натяжения (аналоги Ласега), симптом Спурлинга — обострение бо�
Похожие статьи:
 С чего начинают лечить шейный остеохондроз
Автор не ошибется, если скажет, что остеохондроз позвоночника и связанная с ним боль – одни из самых верных спутников человеческой жизни. Один человек заметил по этому поводу следующее: человечество можно разделить на три большие группы касательно их причастности к болям в спине, вызванных остеохондрозом. Первая – это те, у которых уже болело. Вторая –....
С чего начинают лечить шейный остеохондроз
Автор не ошибется, если скажет, что остеохондроз позвоночника и связанная с ним боль – одни из самых верных спутников человеческой жизни. Один человек заметил по этому поводу следующее: человечество можно разделить на три большие группы касательно их причастности к болям в спине, вызванных остеохондрозом. Первая – это те, у которых уже болело. Вторая –....
 Как лечить остеохондроз и счем
Онемение пальцев правой руки чаще всего происходит при нарушении кровоснабжения кистей и проблемах с позвоночником. Этот симптом входит также в клиническую картину многих заболеваний, которые способны приводить к очень серьезным последствиям, таким как ампутация конечности или смерть. Лечение при онемении пальцев правой руки назначается по результатам диагностики. Совокупность вызывающих гипестезию факторов можно условно разделить....
Как лечить остеохондроз и счем
Онемение пальцев правой руки чаще всего происходит при нарушении кровоснабжения кистей и проблемах с позвоночником. Этот симптом входит также в клиническую картину многих заболеваний, которые способны приводить к очень серьезным последствиям, таким как ампутация конечности или смерть. Лечение при онемении пальцев правой руки назначается по результатам диагностики. Совокупность вызывающих гипестезию факторов можно условно разделить....
 Остеохондроз цервикальная миелопатия
Грудной отдел позвоночника вместе с сочлененными ребрами выполняет функцию каркаса, защищающего жизненно важные органы от воздействия внешней среды. В силу особого строения, грудные позвонки малоподвижны, поэтому выраженная деградация межпозвоночных дисков и их разрыв наблюдается редко, а, следовательно, сильные боли при движении и нагрузке в грудном отделе спины, в отличие от шейного и поясничного отдела....
Остеохондроз цервикальная миелопатия
Грудной отдел позвоночника вместе с сочлененными ребрами выполняет функцию каркаса, защищающего жизненно важные органы от воздействия внешней среды. В силу особого строения, грудные позвонки малоподвижны, поэтому выраженная деградация межпозвоночных дисков и их разрыв наблюдается редко, а, следовательно, сильные боли при движении и нагрузке в грудном отделе спины, в отличие от шейного и поясничного отдела....
 Устранить боль остеохондроз
Занимаясь в тренажёрном зале можно не только сбросить вес или набрать необходимую мышечную массу, но и улучшить состояние мышц и связок позвоночника. Развитая мускулатура спины снимает излишнюю нагрузку с позвоночника, замедляя процесс старения этого органа, а активное кровообращение, которое возникает во время тренировки, способствует восстановлению межпозвоночных дисков. Правила проведения тренировки для оздоровления позвоночника 1....
Устранить боль остеохондроз
Занимаясь в тренажёрном зале можно не только сбросить вес или набрать необходимую мышечную массу, но и улучшить состояние мышц и связок позвоночника. Развитая мускулатура спины снимает излишнюю нагрузку с позвоночника, замедляя процесс старения этого органа, а активное кровообращение, которое возникает во время тренировки, способствует восстановлению межпозвоночных дисков. Правила проведения тренировки для оздоровления позвоночника 1....
 Остеохондроз доктор ру какие лекарства пить
Заболевания позвоночника Спондилолистез — это состояние, при котором отмечается дефект части позвонка, причиной которого является соскальзывание одного позвонка с другого. Спондилолистез нельзя путать со спондилолизисом, наиболее частой причиной ишемического спондилолистеза, при котором тело одного позвонка соскальзывает с другого. Стоит отметить, что истмической спондилолистез является наиболее частой причиной болей в спине у детей. Однако у....
Остеохондроз доктор ру какие лекарства пить
Заболевания позвоночника Спондилолистез — это состояние, при котором отмечается дефект части позвонка, причиной которого является соскальзывание одного позвонка с другого. Спондилолистез нельзя путать со спондилолизисом, наиболее частой причиной ишемического спондилолистеза, при котором тело одного позвонка соскальзывает с другого. Стоит отметить, что истмической спондилолистез является наиболее частой причиной болей в спине у детей. Однако у....
-
Комментариев еще нет. Будьте первым, кто оставит комментарий к этой статье!
Добавить комментарий